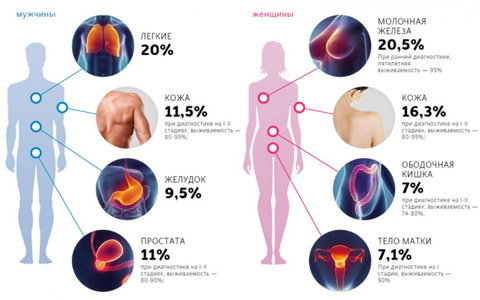
Zhoubný nádor je závažná patologie, která přímo ohrožuje život pacienta a není vždy úspěšně léčitelná.
- Jak vzniká rakovina?
- Mikroorganismy, které podporují rozvoj rakoviny
- zdroje
Proto jsou obavy a zkušenosti lidí, jejichž přátelé nebo příbuzní mají rakovinu, zcela pochopitelné. Často mezi mnoha z nich přirozeně vyvstává otázka: je onkologie nakažlivá? Je nějak možné, analogicky s infekčními nemocemi, „chytit“ zhoubný nádor? Doporučujeme, abyste se blíže podívali dále v článku.
Jak vzniká rakovina?
Zhoubný nádor se může vyvinout již z jedné buňky, která získala schopnost nekontrolovatelného množení, ale ztratila schopnost podstoupit apoptózu (plánovanou smrt). Takové poruchy v buňce jsou způsobeny změnami v jejím genetickém materiálu. To znamená, že důvod vzniku nádoru je vždy stejný – mutace.
Krátká odpověď na otázku „jak můžete dostat rakovinu“ tedy rozhodně není. Onkologická onemocnění se nešíří stejným způsobem jako infekční patologie. I když vezmete zhoubné buňky a transplantujete je jinému člověku, maximum, které ho ohrožuje, je dočasné ohnisko zánětu v místě implantace.
Je možné dostat rakovinu od nemocného člověka krví nebo slinami? Také ne. Potvrzuje to statistická studie provedená švédskými lékaři v roce 2007. Analyzovali 350 tisíc případů krevní transfuze a zjistili, že 3 % dárců v té době již měla nediagnostikovanou rakovinu. U žádného z těch, kteří dostali tuto krevní transfuzi, se však nevyvinula rakovina, která by mohla souviset s tímto postupem.
Zůstává zde jedna důležitá nuance: mezi faktory, které mohou vyvolat buněčné mutace, zaujímají přední místo infekční onemocnění. Podle posledních údajů Světové zdravotnické organizace je 16,1 % všech zhoubných nádorů nějak spojeno s infekcí. Ale patogenní mikroorganismy lze docela úspěšně přenášet z člověka na člověka. Zde byste ale měli pamatovat na to, že přijetí infekce od jiné osoby neznamená, že se u vás definitivně rozvine rakovina.
Chcete, abychom vám zavolali zpět?
Mikroorganismy, které přispívají k rozvoji rakoviny:
Helicobacter pylori a další bakterie.
Helicobacter pylori je považován za jednu z hlavních příčin zánětů žaludku a dvanácterníku – gastritidy a duodenitidy. Mnoho výzkumníků však zaznamenalo jeho roli ve výskytu zhoubných nádorů těchto orgánů.
Bakterie se přenáší jídlem a vodou a také líbáním. Helicobacter je přítomen u 2/3 světové populace, ale vyžaduje léčbu pouze v případě zánětu sliznice trávicího traktu. Základem terapie jsou zde různé kombinace antibiotik.
V The Lancet byl publikován článek, který naznačoval, že následující bakterie mohou být důležité při rozvoji rakovinných patologií:
- na rakovinu žlučníku – Salmonella typhi, která způsobuje břišní tyfus;
- na rakovinu tlustého střeva a konečníku – Streptococcus bovis, který je spojen s infekcemi močových cest, endokarditidou a sepsí;
- na rakovinu plic – Chlamydia pneumoniae, která způsobuje záněty dýchacích cest a atypické formy zápalu plic, dále Mycobacterium tuberculosis, způsobující tuberkulózu.
Lidský papilomavirus (HPV).

Přítomnost tohoto viru v těle ženy zvyšuje riziko rakoviny děložního čípku a pochvy. U mužů někdy vyvolává vznik nádorů penisu. Ve velmi vzácných případech je jeho přítomnost spojena s maligními onemocněními anální oblasti, jakož i dutiny ústní a měkkých tkání hlavy a krku. HPV se přenáší hlavně pohlavním stykem, ale může se přenést z matky na dítě nebo se může dostat do těla každodenními prostředky (například dotykem přes mikrotrhlinky v kůži). Dobrou metodou prevence jsou vakcíny proti papilomaviru. Chrání před jeho nejonkogenními kmeny.
virus Epstein-Barrové.
Zástupce velké rodiny herpetických virů, herpes virus typu 4. Hlavní příčinou rozvoje infekční mononukleózy. Navíc zvyšuje riziko vzniku nádorů lymfatické tkáně a také rakoviny nosohltanu. Infekce se přenáší vzdušnými kapkami i kontaktem v domácnosti (prostřednictvím nádobí). Většina světové populace je nositeli viru Epstein-Barrové. Dosud však proti němu nebyla vyvinuta účinná léčba ani vakcína. Vědci vkládají určité naděje do genové terapie.
Viry hepatitidy B a C.
Jak název napovídá, způsobují zánětlivé poškození jater. Na pozadí zánětu se může vyvinout i maligní nádor tohoto orgánu. Viry se přenášejí sexuálně, stejně jako krví opakovaným používáním injekčních stříkaček, dentálními nebo manikúrními nástroji. K dnešnímu dni již byla vytvořena účinná vakcína proti hepatitidě B a řada specifických léků určených k léčbě hepatitidy B a C.
Herpes virus typu 8.
Tento virus občas, ale vždy ve spojení s HIV, provokuje Kaposiho sarkom s poškozením kůže, lymfatických uzlin atd. Tento sarkom by neměl být zaměňován s onkologickými patologiemi kůže (melanom, bazaliom atd.), protože otázka je nakažlivá Ať už je rakovina kůže pro ostatní, můžeme s jistotou dát zápornou odpověď. Herpes virus typu 8 se přenáší pohlavním stykem, krví a slinami. Vakcína ani léčba neexistuje, ale k potlačení aktivity HIV jsou indikována antiretrovirová léčiva.
Lidský T-lymfotropní virus.
Způsobuje maligní novotvary lymfoidní a krvetvorné tkáně: T-buněčná leukémie a T-buněčný lymfom. Virus je velmi vzácný, a proto proti němu byly vytvořeny pouze experimentální vakcíny.
zdroje
- De Martel C., Ferlay J., Franceschi S., Vignat J., Bray F., Forman D., Plummer M. Globální zátěž rakovin připisovaných infekcím: přehled a syntetická analýza. Lancet. Onkologie. června 2012, 13 (6): 607–15.
- De Paoli P., Carbone A. Karcinogenní viry a solidní rakoviny bez dostatečných důkazů o příčinné souvislosti. International Journal of Cancer. Říjen 2013, 133(7): 1517–29.
- Mager D.L. Bakterie a rakovina: příčina, náhoda nebo léčba? Přezkoumání. Journal of Translational Medicine. Prosinec 2006, 4 (1): 14.
- Pagano J.S., Blaser M., Buendia M.A., Damania B., Khalili K., Raab-Traub N., Roizman B. Infekční agens a rakovina: kritéria pro kauzální vztah. Semináře z biologie rakoviny. prosinec 2004, 14 (6): 453–71.
- Samaras V., Rafailidis P.I., Mourtzoukou E.G., Peppas G., Falagas M.E. Chronické bakteriální a parazitární infekce a rakovina: přehled. Journal of Infection in Developing Countries. Červen 2010, 4 (5): 267–81.
- Stewart B.W., Wild C.P. Etiologie rakoviny. World Cancer Report 2014. Světová zdravotnická organizace. 2014, str. 16–54.
- Wu S., Powers S., Zhu W. a kol. Významný podíl vnějších rizikových faktorů na rozvoji rakoviny. Příroda. 2016. Sv. 529, č.p. 7584. S. 43−47.
- Kiselev F.L., Imyanitov E.N., Kiselyova N.P. Molekulární onkologie. Od virové teorie k léčbě rakoviny. Moskva: GEOS, 2013, 151 s.
Leukémie nebo leukémie je onemocnění krve, které se vyskytuje v akutní nebo chronické formě. Toto onemocnění se také nazývá rakovina krve nebo leukémie. Podstatou procesu je buněčná mutace lokalizovaná v kostní dřeni. Tento orgán produkuje tzv. polotovary neboli kmenové buňky. Právě z nich se objevují hlavní prvky krve – červené krvinky, krevní destičky a leukocyty. Ale při poškození DNA se z kmenových buněk objevují nezralé složky, které vyplňují nádorovou tkáň. Postupně nahrazují normální krvinky a šíří se po celém těle, metastazují z kostní dřeně do různých orgánů a lymfatického systému.

- Příčiny leukémie a provokující faktory
- Příznaky leukémie
- Typy leukémie
- Akutní leukémie
- Chronická leukémie
- Fáze leukémie
- Jak se v Izraeli léčí rakovina krve?
- Prognóza přežití leukémie
- Prevence leukémie
Získejte bezplatnou konzultaci
Příčiny leukémie a provokující faktory
Příčiny leukémie nebyly plně prozkoumány, ale byly identifikovány některé rizikové faktory, které hypoteticky ovlivňují vývoj rakoviny krve u člověka:
- Vystavení záření. To se může stát při nebezpečné práci nebo během radiační terapie určené k zastavení jiných nádorů.
- Nepříznivá ekologie. Tento faktor obecně negativně ovlivňuje imunitní systém, který je zodpovědný za zdraví buněk.
- Karcinogeny v potravinách. Je třeba dbát na složení přípravků, které člověk sobě a své rodině kupuje – seznam na obalech často obsahuje složky způsobující rakovinu.
- Virové infekce. Zpravidla se jedná o speciální typy virů, například VVV.
- Rentgenové studie. Vyšetření tohoto druhu je nutné přísně dávkovat, protože mohou vyvolat atypickou degeneraci buněk.
- Chemická hrozba. Vědci považují interakci s určitými typy chemikálií, zejména benzenem, za nebezpečné faktory, které vyvolávají rakovinu.
- Nepříznivá dědičnost. Nejdůležitějším bodem, který onkologové pečlivě sledují, je anamnéza pacienta, protože pokud příbuzní měli podobnou diagnózu, riziko se zvyšuje. Důležité jsou i nemoci jako Downův syndrom, protože se dědí i poškozené chromozomy.
- Vliv ultrafialového záření. Každý ví, že nadměrné opalování nebo velmi dlouhé vystavování se slunci je pro tělo škodlivé, včetně toho, že může vést k leukémii.
- Nemoci krve. Tento faktor negativně ovlivňuje proces hematopoézy, a proto může způsobit určité mutace na buněčné úrovni.
Mezi provokující faktory ovlivňující výskyt rakoviny krve patří mimo jiné tradičně špatné návyky.
Pokud u sebe člověk najde některý z uvedených bodů, měl by kontaktovat specializovaného specialistu a nechat se vyšetřit
Příznaky leukémie
Získejte bezplatnou konzultaci
Protože mnoho orgánů a systémů trpí destruktivními účinky leukémie, symptomy mohou naznačovat lokální selhání. Existují však obecné příznaky, které naznačují přítomnost této diagnózy.
- Bezbolestné zvětšení lymfatických uzlin.
- Horečka nízkého stupně bez důvodu.
- Noční pocení.
- Příliš časté infekční onemocnění.
- Zvýšená únava.
- Silná slabost.
- Časté hematomy.
- Nedostatek chuti k jídlu.
- Rychlé hubnutí.
- Problémy se střevy.
- Bolesti v kloubech.
- Zvětšení sleziny.
- Anémie.
- Bledost kůže.
- Krvácející.
Výše uvedené příznaky jsou charakteristické pro chronickou leukémii. Současně akutně začíná jiný typ onemocnění – hypertermií, horečkou, zimnicí, nepříjemnými pocity v krku, takže jej lze snadno zaměnit se sezónní chřipkou a jinými virovými neduhy.
Úmrtnost na leukémii se úměrně zvyšuje, když se objeví komplikace, jako je otrava krve, celkové krvácení vnitřních orgánů, otevřené vředy nebo selhání více orgánů.
Typy leukémie
Onemocnění je klasifikováno podle typu poškození buněk a charakteru jeho průběhu. V prvním případě se leukémie dělí na myeloidní a lymfoidní. Jedná se o velmi obecnou klasifikaci, protože existuje mnohem více typů – například nediferencovaná nebo erytromyeloidní leukémie, ale jsou méně časté, proto jsou zde uvedeny pouze hlavní skupiny leukémie.
Pokud jde o druhý parametr, je zaznamenána chronická a akutní leukémie.
Akutní leukémie
Akutní leukémie je onemocnění krve, které se rychle rozvíjí. Nikdy se nerozvine do chronického stadia. Tento typ onemocnění nejčastěji postihuje děti a mládež do 20 let, zejména pokud jde o lymfoblastickou leukémii. Statistiky hovoří jasně: ze všech rakovin, kterým jsou děti vystaveny, je tato diagnóza stanovena ve 30 procentech případů. Současně toto onemocnění postihuje i starší lidi, počínaje 60–80 lety, protože v buňkách se hromadí mutace, které vedou k různým typům poruch.
Akutní leukémie se vyznačuje agresivním, rychlým průběhem, protože atypické buňky se velmi rychle šíří. Lymfoblastická leukémie postihuje lymfoidní složky a je nejčastěji diagnostikována u všech věkových skupin pacientů, zejména však u dětí a seniorů. Většinou onemocní chlapci od jednoho do šesti let. Tento typ rakoviny krve rychle metastázuje do lymfatických uzlin a postihuje slezinu a další orgány.
Mnohem nebezpečnější diagnózou je akutní myeloidní leukémie, která modifikuje buňky odpovídajícího typu. Toto onemocnění je velmi obtížně léčitelné, takže prognóza je značně pesimistická. Předpokládá se, že tato forma onemocnění se vyskytuje častěji u těch, kteří pracovali v koželužském průmyslu a byli v kontaktu s lepidly na bázi benzenu. Riziková skupina navíc zahrnuje osoby vystavené vážným dávkám záření.
Akutní leukémie je diagnostikována častěji u dětí než u mladých lidí. Navíc je akutní lymfoblastická leukémie pozorována i u kojenců.
Chronická leukémie
Název mluví sám za sebe: nemoc postupuje pomalu, dalo by se říci roky, někdy se vůbec neprojevuje. Lymfocytární forma leukémie nepostihuje pacienty do 50-55 let, stejně jako myeloblastická forma chronické leukémie. Rozdíl je v tom, že ve druhém případě je míra přežití téměř 90 % oproti 75. Předpokládá se, že onemocnění začíná v důsledku genetické abnormality zvané Philadelphia chromozom.
Fáze leukémie
Leukémie u dospělých a dětí se dělí na stadia podle mezinárodní klasifikace rakoviny. Ale je tu nuance: vše závisí na formě onemocnění.
Akutní leukémie se dělí do následujících fází:
- Počáteční. V této fázi nejsou prakticky žádné známky onemocnění, ale lze je zjistit konzultací s lékařem a absolvováním určitých testů.
- Rozšířený. Jsou zde přítomny všechny výše uvedené příznaky: horečka, horečka, bolesti, tachykardie, zmodrání nehtů, sklon ke křečím atd., takže je mnohem snazší tušit, že něco není v pořádku, než v první fázi. Pacienti se tak častěji obracejí o pomoc na lékaře.
- Terminál. Jedná se o pokročilé stadium, ve kterém je výrazně narušen proces krvetvorby a má destruktivní vliv na všechny orgány a systémy.
Chronická leukémie je charakterizována mírně odlišnou klasifikací:
- Monoklonální stadium. Obvykle trvá několik let a pacienta téměř neobtěžuje.
- Výbuch krize. V tomto období na základě jednoho buněčného klonu vzniká řada sekundárních.
- Stádium metastázy. V této fázi je postižena slezina a játra – znatelně se zvětší. Chudokrevnost se projevuje naplno a lymfatické uzliny se zvětšují téměř po celém těle.
Jak se v Izraeli léčí rakovina krve?

Léčba leukémie v Izraeli je oblíbenou oblastí v rámci lékařské turistiky. Po mnoho let do naší země podnikají opravdovou pouť lidé, kteří se chtějí účinně vyléčit z mnoha zhoubných onemocnění. Zdejší lékaři, zejména ti, kteří pracují na klinice Sourasky, se vyznačují nepopiratelnou profesionalitou a pravidelně se účastní výzkumných konferencí o boji proti rakovině. Lékařské centrum je navíc vybaveno nejlepším vybavením na světě, včetně diagnostických přístrojů. A ještě jeden důležitý bod, který nakonec naklání misky vah, když si pacienti vybírají léčbu v Izraeli, jsou docela rozumné náklady na služby, vzhledem k jejich nejvyšší kvalitě a účinnosti.
Diagnostika leukémie spočívá ve fyzikálním vyšetření, při kterém lékař věnuje pozornost stavu sleziny a lymfatických uzlin. Dále následují laboratorní testy, především podrobný krevní test.
Základem pro diagnostiku akutní nebo chronické leukémie je biopsie.
Odběr bioptického vzorku k vyšetření nám umožňuje detekovat přítomnost či nepřítomnost rakovinných inkluzí. Zákrok se provádí v lokální anestezii a předmětem biopsie je materiál kostní dřeně nebo lymfatických uzlin. Toto je popis základního diagnostického algoritmu, který se liší v závislosti na konkrétní situaci. Proto lze k těmto studiím přidat krevní testy na přítomnost hořčíku, vápníku, draslíku, bílkovin, kreatininu, glukózy a tak dále. Někdy lékař předepíše zobrazování magnetickou rezonancí nebo ultrazvuk.
Léčba rakoviny v Izraeli je založena na schválených lékařských protokolech, ale každý specialista si na základě diagnostických výsledků vytváří individuální terapeutický režim, který bude fungovat co nejefektivněji. Zpravidla se používá integrovaný přístup, konkrétně symbióza účinků na tělo:
- cytostatické léky;
- cílené komplexy;
- imunostimulační léky;
- radioterapie.
To způsobí zastavení růstu geneticky poškozených buněk.
Pokud tato terapie nedosáhne očekávaného výsledku, je předepsána transplantace zdravých dárcovských buněk, pokud neexistují kontraindikace
Transplantace kostní dřeně je zcela bezbolestný zákrok, podobný hemodialýze. Má však určité komplikace, proto není vhodný pro každého. A i ti lidé, kteří tento zákrok úspěšně podstoupí, se musí vypořádat s reakcí těla na cizí lymfocyty. Lékaři na izraelské klinice Sourasky jsou s takovými situacemi obeznámeni, takže jsou plně připraveni je ovládat a zastavit.
Obtížnost spočívá v nalezení vhodného dárce, protože není možné nahradit poškozené buňky každým biomateriálem. Pokud ale operace dopadne dobře, nebude mít pacient v budoucnu žádné problémy. Tato manipulace dává zvláště dobré výsledky u mladých pacientů.
















